ΡΗΞΗ ΠΡΟΣΘΙΟΥ ΧΙΑΣΤΟΥ ΣΥΝΔΕΣΜΟΥ (ΠΧΣ)
Ο πρόσθιος χιαστός σύνδεσμος (ΠΧΣ) αποτελεί έναν πολύ σημαντικό για την σταθερότητα του γόνατος σύνδεσμο. Αποτρέπει την πρόσθια ολίσθηση και στροφή της κνήμης σε σχέση με τον μηρό. Η ρήξη του ΠΧΣ συμβαίνει κατά τη διάρκεια στροφικής κάκωσης του γόνατος. Συμβαίνει πολύ συχνά σε αθλήματα υψηλών απαιτήσεων (ποδόσφαιρο, καλαθοσφαίριση) και μπορεί να συνοδεύεται από ρήξη μηνίσκων, οστεοχόνδρινη βλάβη ή άλλες συνδεσμικές βλάβες. Συνήθεις μηχανισμοί ρήξης είναι η απότομη αλλαγή κατεύθυνσης, η απότομη επιβράδυνση, η λανθασμένη προσγείωση από άλμα και η απευθείας πλήξη του γόνατος.
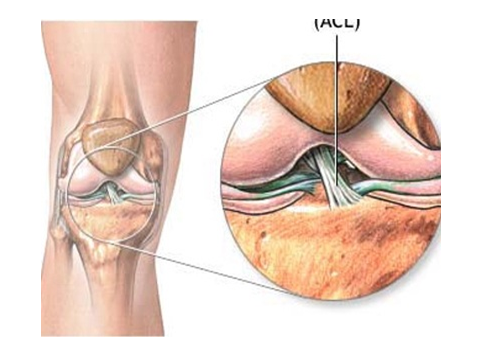
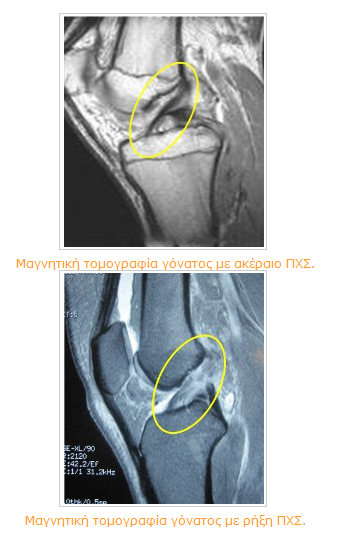
Σχηματική παράσταση ακέραιου ΠΧΣ.
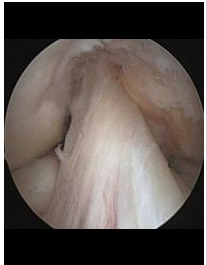
Αρθροσκοπική εικόνα ακέραιου ΠΧΣ.
Κλινική εικόνα – Διάγνωση
Κατά τη ρήξη του ΠΧΣ μπορεί να υπάρξει αισθητό ή ακουστό “κρακ” στην άρθρωση του γόνατος. Στις περισσότερες των περιπτώσεων η ρήξη του ΠΧΣ προκαλεί άμεσο αίμαρθρο (συλλογή αίματος στην άρθρωση του γόνατος). Μπορεί επίσης να υπάρχει πόνος και μείωση του εύρους κίνησης του γόνατος. Ο πόνος μπορεί να οφείλεται στην διόγκωση του γόνατος (αίμαρθρο) ή στις συνοδές βλάβες. Μετά την πάροδο κάποιων εβδομάδων και την απορρόφηση της συλλογής του αίματος, είναι δυνατό ο ασθενής να μην έχει καθόλου ενοχλήματα στις απλές καθημερινές δραστηριότητες. Μπορεί όμως να αισθάνεται ένα αίσθημα αστάθειας που οφείλεται στην ανεπάρκεια του ΠΧΣ. Εάν υπάρχει πόνος ή συλλογή υγρού μετά από δραστηριότητες, αυτό οφείλεται συνήθως σε βλάβη των μηνίσκων ή σε οστεοχόνδρινη βλάβη.
Η διάγνωση της ρήξης του ΠΧΣ είναι κλινική και βασίζεται στο μηχανισμό της κάκωσης και την κλινική εξέταση. Η μαγνητική τομογραφία επιβεβαιώνει την διάγνωση και αναδεικνύει τις συνοδές βλάβες για τον καλύτερο σχεδιασμό της θεραπείας.
Θεραπεία
Η θεραπεία της ρήξης του ΠΧΣ μπορεί να είναι συντηρητική ή χειρουργική και εξαρτάται κυρίως από τον βαθμό της ρήξης, την ηλικία και το επίπεδο δραστηριότητας του ασθενούς. Η ρήξη του ΠΧΣ δεν επουλώνεται από τον οργανισμό.
Σε ασθενείς με χαμηλό επίπεδο δραστηριότητας, που δεν παρουσιάζουν αστάθεια, πόνο και ύγραθρο, μπορεί να εφαρμοσθεί ένα πρόγραμμα αποκατάστασης με ασκήσεις ενδυνάμωσης και ιδιοδεκτικότητας. Ο ασθενής επανελέγχεται σε τακτά χρονικά διαστήματα για πιθανή εμφάνιση ενοχλημάτων. Με την συντηρητική θεραπεία δεν αποκαθίσταται η λειτουργία του συνδέσμου, απλά ενισχύονται οι γύρω από την άρθρωση του γόνατος μύες, ώστε να μειωθούν οι πιθανότητες επεισοδίων αστάθειας που θα προκαλούσαν επιπλέον βλάβες στην άρθρωσης.
Για τους συμπτωματικούς ασθενείς, καθώς και αυτούς με αυξημένες λειτουργικές απαιτήσεις είναι απαραίτητη η συνδεσμοπλαστκή του ΠΧΣ, η ανακατασκευή δηλαδή του συνδέσμου με μόσχευμα. Η επέμβαση γίνεται με αρθροσκόπηση και ο συνολικός χρόνος αποκατάστασης είναι περίπου 6 μήνες.
Σκοπός της επέμβασης είναι η αποκατάσταση της σταθερότητας του γόνατος και επομένως η προστασία του γόνατος από επεισόδια αστάθειας, που θέτουν σε κίνδυνο την ακεραιότητα των μηνίσκων και του αρθρικού χόνδρου. Υπάρχουν διάφορες χειρουργικές τεχνικές για την συνδεσμοπλαστική του ΠΧΣ. Σήμερα έχει επικρατήσει η ανατομική αποκατάσταση του ΠΧΣ. Στις περιπτώσεις μερικής ρήξης του ΠΧΣ γίνεται διατήρηση του ακέραιου τμήματος του συνδέσμου και μόνο το ραγέν τμήμα του ΠΧΣ αντικαθίσταται με μόσχευμα. Σε ολική ρήξη του ΠΧΣ εφαρμόζεται η τεχνική της μονής δέσμης, ενώ τελευταία εφαρμόζεται η τεχνική της διπλής δέσμης. Η αλλαγή αυτή οφείλεται στην καλύτερη γνώση της ανατομίας και της εμβιομηχανικής του ΠΧΣ. Έχει αποσαφηνιστεί ότι ο ΠΧΣ αποτελείται από δύο δεσμίδες.
Η τεχνική της διπλής δέσμης έχει ως στόχο την ανακατασκευή των δύο δεσμίδων ξεχωριστά και συνεπώς την ανατομική αποκατάσταση του ΠΧΣ.
Η ανακατασκευή διπλής δεσμίδας είναι μια τεχνικά απαιτητική επέμβαση. Για την τελική επιλογή της τεχνικής λαμβάνονται υπόψη τα ιδιαίτερα χαρακτηριστικά και λειτουργικές απαιτήσεις του ασθενούς, σε συνδυασμό με την εμπειρία του χειρουργού.
ΕΠΙΛΟΓΗ ΜΟΣΧΕΥΜΑΤΟΣ
- Τενόντιο μόσχευμα Ημιτενοντώδους – Ισχνού (Hamstrings).
Χρησιμοποιείται ευρέως . Πλεονεκτεί κυρίως λόγω της πολύ μικρής τομής που απαιτείται για την λήψη του, του μικρού βαθμού νοσηρότητας της δότριας περιοχής και της ευκολίας λήψης και τοποθέτησης του. - Μόσχευμα από τμήμα του Επιγονατιδικού τένοντα.
Αποτελεί το gold standard μόσχευμα. Χαρακτηρίζεται από ταχύτατη ενσωμάτωση και πλήρη επαναγγείωση, στοιχεία που εξασφαλίζουν την αντοχή του. Απαιτεί εμπειρία και ακριβείς χειρισμούς κατά τη λήψη και την τοποθέτηση του μοσχεύματος. - Μόσχευμα προερχόμενο από τράπεζα ιστών (Ετερόλογο – Πτωματικό).
Αυτού του είδους τα μοσχεύματα κερδίζουν συνεχώς μεγαλύτερη θέση τόσο στις ΗΠΑ όσο και στην Ευρώπη. Τα πλεονεκτήματα τους είναι η ανώδυνη μετεγχειρητική πορεία και η απουσία νοσηρότητας της δότριας περιοχής. - Συνθετικό μόσχευμα.
Επιλέγεται σε σπάνιες περιπτώσεις βάσει αυστηρών ενδείξεων.
Συνδεσμοπλαστική πρόσθιου χιαστού συνδέσμου - Επιλογή μοσχεύματος,
Ο Πρόσθιος Χιαστός Σύνδεσμος ΠΧΣ αποτελεί το σημαντικότερο ίσως ανατομικό στοιχείο του γόνατος,η ακεραιότητα του οποίου εξασφαλίζει τη λειτουργικότητα και τη βιωσιμότητα της άρθρωσης.Η ρήξη του ΠΧΣ συμβαίνει μετά από στροφικού τύπου κάκωση και μπορεί να συνοδεύεται από ρήξη και άλλων στοιχείων (έσω μηνίσκος,έσω πλάγιος).Η διάγνωση τίθεται με την κλινική εξέταση και τον απεικονιστικό έλεγχο (κυρίως μαγνητική τομογραφία).
Το αποτέλεσμα της ρήξης είναι αφενός η αδυναμία συμμετοχής του ασθενούς σε έντονες δραστηριότητες (αθλητισμό,χορό) και αφετέρου η προοδευτική καταστροφή της άρθρωσης με τη μορφή της μετατραυματικής αρθρίτιδος.Από το τελευταίο προκύπτει ότι η ρήξη του ΠΧΣ πρέπει να αντιμετωπίζεται σε νέους και κυρίως δραστήριους ασθενείς,με το επίπεδο δραστηριοτήτων να αποτελεί σημαντικό κριτήριο,που πολλές φορές μεταβάλλει το ηλικιακό κριτήριο.
Η θεραπεία της ρήξης του ΠΧΣ είναι χειρουργική (αρθροσκοπική αποκατάσταση) και είναι προτιμότερο να εκτελείται τουλάχιστον ένα μήνα μετά την κάκωση (πλην ειδικών περιπτώσεων που απαιτούν άμεση αντιμετώπιση).
Ο ΠΧΣ που έχει υποστεί ρήξη δεν είναι δυνατόν να συρραφεί ο ίδιος,πλην της περίπτωσης που έχει αποσπασθεί από το έδαφος στο οποίο καταφύεται,οπότε και επανακαθηλώνεται.
Ως εκ τούτου επιλέγεται κάποιο μόσχευμα και τοποθετείται αρθροσκοπικά στη θέση του ραγέντος συνδέσμου.
Η επιλογή του μοσχεύματος αποτελεί αντικείμενο συζητήσεων και διαφωνιών. Γενικά υπάρχουν τρείς τύποι μοσχευμάτων:
α.μοσχεύματα τενόντων που λαμβάνονται από το γόνατο του ιδίου του ασθενούς κατά τη διάρκεια της επέμβασης (αυτομοσχεύματα)
β.μοσχεύματα τενόντων που προέρχονται από νεκρούς δότες,τα οποία κατόπιν κατάλληλης επεξεργασίας φυλάσονται σε τράπεζες ιστών(ετερομοσχεύματα)
γ.συνθετικά μοσχεύματα.
Είναι χρήσιμο κατ αρχήν να σημειωθεί ότι όλα τα είδη μοσχευμάτων έχουν πλεονεκτήματα και μειονεκτήματα και ότι κανένα μόσχευμα δε μπορεί να συγκριθεί με τον φυσικό πρόσθιο χιαστό σύνδεσμο.
Τα ετερομοσχεύματα και τα συνθετικά μοσχεύματα πλεονεκτούν ως προς το γεγονός ότι δε λαμβάνονται από τον ασθενή και συνεπώς δεν τίθεται θέμα επιπλοκών από τη δότρια περιοχή.Επιπλέον η χρήση συνθετικών μοσχευμάτων επιτρέπει την γρήγορη επιστροφή σε δραστηριότητες.Το βασικό όμως μειονέκτημα είναι η πλημμελής –στα ετερομοσχεύματα- και η προφανώς μηδενική-στα συνθετικά- βιολογική ενσωμάτωση και επαναγγείωση,με αποτέλεσμα την αδυναμία επούλωσης και την άθροιση φθορών με πιθανό τελικό αποτέλεσμα την επαναρήξη. Ενα επιπλέον πρόβλημα με τα συνθετικά μοσχεύματα είναι ότι εφόσον υποστούν ρήξη πρέπει τις περισσότερες φορές να αφαιρεθούν ,ανεξάρτητα από το εάν γίνει νέα συνδεσμοπλαστική ή όχι,και η αφαίρεση τους είναι τεχνικά δύσκολη.Ως εκ τούτου τα μοσχεύματα αυτά χρησιμοποιούνται σε πολύ συγκεκριμένες και ειδικές περιπτώσεις.
Συνεπώς η πλειοψηφία των επεμβάσεων συνδεσμοπλαστικών προσθίου χιαστού γίνεται με τη χρήση αυτομοσχευμάτων.Αυτά είναι κυρίως το κεντρικό τμήμα του επιγονατιδικού τένοντα (patellar tendon graft),και ο συνδυασμός του ημιτενοντώδους και του ισχνού προσαγωγού τένοντος (hamstrings tendon graft).
Ο συνδυασμός του ημιτενοντώδους και του ισχνού τένοντα αποτελεί ένα αξιόπιστο μόσχευμα,με ελάχιστη νοσηρότητα της δότριας περιοχής,με περιορισμένες διεγχειρητικές επιπλοκές και με μικρή καμπύλη εκμάθησης για τον χειρουργό.Ο βαθμός της ενσωμάτωσης και της επαναγγείωσης –στοιχείο ιδιαίτερα κρίσιμο για την αντοχή και την μακροβιότητα του μοσχεύματος-είναι ικανοποιητικός,εάν και μερικές φορές πλημμελής.Το τελευταίο οφείλεται στην ιδιαιτερότητα «σύνδεσης» τενόντιου στοιχείου με οστό εντός των οστικών σηράγγων( που δημιουργούνται κατά την επέμβαση) και εάν συμβεί οδηγεί σε χαλάρωση ή ακόμα και σε ρήξη του μοσχεύματος.
Το μόσχευμα από τον επιγονατιδικό τένοντα αποτελείται από τμήμα του τένοντα που στα άκρα του έχει οστικά τεμάχια από την επιγονατίδα και από το κνημιαίο κύρτωμα.
Η συνδεσμοπλαστική με χρήση αυτού του μοσχεύματος παρουσιάζει διεγχειρητικές δυσκολίες και επιπλοκές με μεγάλη καμπύλη εκμάθησης για τον χειρουργό και πιθανά μετεγχειρητικά ενοχλήματα τα οποία ελαχιστοποιούνται με την ακριβή εκτέλεση της επέμβασης και ιδιαίτερα της λήψης του μοσχεύματος.Λόγω όμως της φύσης του μοσχεύματος που επιτρέπει την «σύνδεση» οστού με οστό εντός των οστικών σηράγγων,δημιουργούνται άριστες συνθήκες επαναγγείωσης και ενσωμάτωσης του,με αποτέλεσμα την μεγιστοποίηση της αντοχής του και την μακροβιότητα του.Γι αυτό το λόγο αποτελεί ένα εξαιρετικό μόσχευμα ,που θεωρείται το «gold standard” στη διεθνή βιβλιογραφία.Μετά την εκτέλεση της συνδεσμοπλαστικής ο ασθενής ακολουθεί πρόγραμμα φυσιοθεραπείας και η τελική αποκατάσταση τοποθετείται στους έξι μήνες (όπως συμβαίνει με όλα τα αυτομοσχεύματα),μετά την οποία επιστρέφει πλήρως στις δραστηριότητες του.
Η επιλογή λοιπόν μοσχεύματος για τη συνδεσμοπλαστική ΠΧΣ εξαρτάται από τις απαιτήσεις του ασθένούς και από την προτίμηση και την εκπαίδευση του χειρουργού,καθώς η άρτια εκτέλεση της επέμβασης είναι πολλές φορές σημαντικότερη από τον τύπο του μοσχεύματος που επιλέγεται.
ΡΗΞΗ ΠΡΟΣΘΙΟΥ ΧΙΑΣΤΟΥ. Συχνές ερωτήσεις.
Γιατί πρέπει να χειρουργείται η ρήξη του προσθίου χιαστού;
Ο ΠΧΣ αποτελεί βασικό σταθεροποιητικό στοιχείο του γόνατος. Η αστάθεια που προκύπτει μετά από ρήξη ,καθιστά επισφαλή και επικίνδυνη τη συμμετοχή σε απαιτητικές δραστηριότητες ,(όπως αθλητισμό ,χορό κτλ),αλλά κυρίως δημιουργεί συνθήκες εμφάνισης πρώιμης εκφυλιστικής αρθρίτιδας του γόνατος, ακόμα και με «συντηρητική» χρήση αυτού.
Έχω παλαιά ρήξη του προσθίου χιαστού αλλά δεν έχω χειρουργηθεί. Είναι απαραίτητο να το κάνω;
Ο βαθμός φθοράς του γόνατος εξαρτάται από την συχνότητα των επεισοδίων αστάθειας. Κάθε φορά που υπάρχει στροφική μετατόπιση στο γόνατο τραυματίζονται και τα υπόλοιπα ενδαρθρικά στοιχεία, δηλαδή οι μηνίσκοι και ο αρθρικός χόνδρος. Αυτοί οι επαναλαμβανόμενοι μικροτραυματισμοί έχουν σαν αποτέλεσμα την πρώιμη αρθρίτιδα.
Πολλοί ασθενείς στην προσπάθειά τους να αποφύγουν την εγχείρηση σταματούν κάθε αθλητική δραστηριότητα. Και σε αυτή την περίπτωση ωστόσο, ένα γόνατο που έχει προδιάθεση για αστάθεια θα δημιουργήσει πρόβλημα, συνήθως σε ανύποπτο χρόνο. Εάν λοιπόν υπάρχουν επεισόδια αστάθειας, «ξεκουμπώματος» του γόνατος , το χειρουργείο είναι απαραίτητο . Αν ανήκετε στο μικρό ποσοστό ασθενών όπου, λόγω ανατομικής προδιάθεσης ή παύσης αθλητικών δραστηριοτήτων, δεν υπάρχουν επεισόδια αστάθειας το χειρουργείο δεν είναι απαραίτητο.
Εάν κάνω χειρουργείο πόσο θα παραμείνω στο νοσοκομείο;
Ο ασθενής έρχεται συνήθως το πρωί του χειρουργείου και αμέσως μετά τις προεγχειρητικές εξετάσεις γίνεται η επέμβαση με γενική ή επισκληρίδιο αναισθησία. Το απόγευμα ο ασθενής σηκώνεται και περπατάει με τις πατερίτσες και το επόμενο πρωί παίρνει εξιτήριο. Η παραμονή στο νοσοκομείο είναι δηλ. μια μέρα.
Η βραχεία αυτή παραμονή είναι εφικτή γιατί η εγχείρηση γίνεται με αρθροσκοπική τεχνική (χρησιμοποιώντας μια λεπτή κάμερα και ειδικά εργαλεία μέσα από δύο μικρές τρύπες στο δέρμα). Εφόσον τα μοσχεύματα είναι αυτόλογα (από το δικό σας σώμα) θα υπάρξει επίσης μια μικρή τομή στο σημείο από το οποίο τα παίρνουμε.
Εκτός από την ρήξη χιαστού έχω και ρήξη μηνίσκου. Αλλάζει κάτι στην αντιμετώπιση;
Όχι. Κατά την αρθροσκόπηση, εκτός από την συνδεσμοπλαστική του χιαστού, αντιμετωπίζουμε ταυτόχρονα και όλα τα υπόλοιπα προβλήματα που διαπιστώνονται. Κάποιο από αυτά (π.χ. εκτεταμένη χόνδρινη βλάβη) μπορεί να μας αναγκάσει να τροποποιήσουμε το φυσιοθεραπευτικό πρόγραμμα αλλά δεν επηρεάζει τον τελικό χρόνο επανόδου.
Ποιό μόσχευμα να επιλέξω;
Με δεδομένο ότι η συρραφή του κομμένου συνδέσμου δεν αποδίδει ,ο ιατρός τοποθετεί ένα μόσχευμα στην ανατομική θέση του ΠΧΣ. Οι επιλογές είναι οι εξής:
- Τενόντιο μόσχευμα Ημιτενοντώδους – Ισχνού (Hamstrings).
Χρησιμοποιείται ευρέως . Πλεονεκτεί κυρίως λόγω της πολύ μικρής τομής που απαιτείται για την λήψη του, του μικρού βαθμού νοσηρότητας της δότριας περιοχής και της ευκολίας λήψης και τοποθέτησης του.Τα τελευταία χρόνια χρησιμοποιούμε σε κατάλληλα περιστατικά και την λεγόμενη τεχνική διπλής δέσμης (double bundle reconstruction). Με την τεχνική αυτή οι δύο τένοντες δεν τοποθετούνται μαζί στο ίδιο τούνελ αλλά σε ξεχωριστό ο καθένας. Αυτή η διάταξη προσπαθεί να μιμηθεί την τρισδιάστατη ανατομία του προσθίου χιαστού συνδέσμου. - Μόσχευμα από τμήμα του Επιγονατιδικού τένοντα.
Αποτελεί το gold standard μόσχευμα. Χαρακτηρίζεται από ταχύτατη ενσωμάτωση και πλήρη επαναγγείωση, στοιχεία που εξασφαλίζουν την αντοχή του. Απαιτεί εμπειρία και ακριβείς χειρισμούς κατά τη λήψη και την τοποθέτηση του μοσχεύματος. - Μόσχευμα προερχόμενο από τράπεζα ιστών (Ετερόλογο – Πτωματικό).
Αυτού του είδους τα μοσχεύματα κερδίζουν συνεχώς μεγαλύτερη θέση τόσο στις ΗΠΑ όσο και στην Ευρώπη. Τα πλεονεκτήματα τους είναι η ανώδυνη μετεγχειρητική πορεία και η απουσία νοσηρότητας της δότριας περιοχής. - Συνθετικό μόσχευμα.
Επιλέγεται σε σπάνιες περιπτώσεις βάσει αυστηρών ενδείξεων.
Ανεξάρτητα από την τεχνική που ακολουθείται, τα αποτελέσματα της συνδεσμοπλαστικής του προσθίου χιαστού συνδέσμου με αυτόλογα μοσχεύματα και αλλομοσχεύματα κυμαίνεται από 90 ως 94% στις δημοσιευμένες μελέτες.
Ποιό το πρόγραμμα αποκατάστασης;
Την επόμενη του χειρουργείου ο ασθενής πηγαίνει σπίτι περπατώντας με πατερίτσες και χρησιμοποιώντας ένα λειτουργικό κηδεμόνα τεσσάρων σημείων (ACL brace / 4-point brace). Την μεθεπόμενη αρχίζει πρόγραμμα φυσιοθεραπείας. Τις πατερίτσες τις αφήνει συνήθως μετά από 7-10 ημέρες και αρχίζει πλήρη κίνηση και φόρτιση του σκέλους. Οδήγηση αυτοκινήτου επιτρέπεται συνήθως από την 3η εβδομάδα.
Από τον 2ο μήνα ο ασθενής συμμετέχει σε δραστηριότητες γυμναστηρίου ή πισίνας μειώνοντας παράλληλα τις επισκέψεις του στον φυσιοθεραπευτή. Στους 2 ½ μήνες αρχίζει τρέξιμο με σταθερή ταχύτητα σε ευθείες (jogging) ενώ τους επόμενους 2 μήνες δουλεύει σταδιακά στην επανένταξή του εκτελώντας sprints, πλαϊνές μετατοπίσεις, άλματα και συγκεκριμένες ασκήσεις τεχνικής. Η τελική αποκατάσταση γίνεται στους 6 μήνες περίπου.